
UrgoStart - Gạc chuyên dụng cho vết thương mãn tính
UrgoStart là gạc xốp thấm hút TLC-NOSF độc quyền được sáng chế bởi LABORATORIES URGO với 3 ưu điểm nổi bật:
- Duy trì môi trường ẩm
- Thay băng không đau
- Rút ngắn thời gian lành thương hơn 60 ngày
– Hiệu quả đã chứng minh lâm sàng.
– Tiết kiệm chi phí điều trị, nâng cao chất lượng sống.
– Được khuyên dùng bởi Liên đoàn chăm sóc bàn chân đái tháo đường & Viện Chăm sóc sức khỏe Quốc gia Anh (NICE).
URGOSTART - CHUYÊN GIA LÀNH THƯƠNG CHO CÁC VẾT THƯƠNG MÃN TÍNH
Trung bình, một vết thương mãn tính (loét chân đái tháo đường, loét chân do suy giãn tĩnh mạch, loét do tì đè) cần 200 ngày để lành thương. Đây là gánh nặng khổng lồ đối với bệnh nhân, thân nhân, nhân viên y tế và hệ thống chăm sóc sức khỏe. Trong đó, áp lực lớn nhất đến từ bàn chân đái tháo đường với chi phí chăm sóc y tế ước tính 1 tỷ bảng Anh/năm.
Đáng tiếc là số lượng bệnh nhân đái tháo đường vẫn tăng hàng năm với những con số biết nói:
- Cứ 11 người sẽ có 1 người bị đái tháo đường.
- Cứ 4 bệnh nhân tiểu đường sẽ có 1 người gặp biến chứng loét bàn chân.
- Nguy cơ nhiễm khuẩn sẽ tăng lên gấp 4.7 lần nếu vết loét bàn chân đái tháo đường chưa lành trong vòng 30 ngày.
- Cứ mỗi 20 giây lại có 1 ca phẫu thuật đoạn chi dưới do biến chứng đái tháo đường. Riêng tại Việt Nam, 50% số ca đoạn chi dưới là do biến chứng đái tháo đường.
- Trong vòng 5 năm, có đến 70% bệnh nhân đái tháo đường bị cắt cụt chi tử vong.

Và một sự thật ít người biết, là số người tử vong do biến chứng đái tháo đường mỗi năm nhiều hơn bệnh ung thư. Tuy nhiên, theo WHO và Hiệp hội Đái tháo đường Quốc tế (IDF – International Diabetes Federation), 85% các ca phẫu thuật đoạn chi dưới đều có thể ngăn ngừa được nếu người bệnh được chăm sóc & điều trị vết thương đúng cách, bằng sự phối hợp đa chuyên khoa. Bao gồm: kiểm soát đường huyết, can thiệp mạch máu, giảm áp lực, kiểm soát nhiễm khuẩn, chăm sóc tại chỗ.
Trong đó, chăm sóc vết thương tại chỗ với các dòng băng gạc tiên tiến được chứng minh lâm sàng đóng vai trò quan trọng trong việc rút ngắn thời gian lành thương và giảm gánh nặng chi phí.
Theo Tổ chức Quốc tế Bàn chân Đái tháo đường, đối với các vết thương trên đối tượng là bệnh nhân tiểu đường, cần cân nhắc sử dụng băng tẩm Sucrose-Octasulfate (NOSF – Nano Oligo Saccharide Factor) khi chăm sóc vết thương.
Hiện nay, sản phẩm băng gạc duy nhất trên thị trường Việt Nam có tẩm NOSF là UrgoStart – Băng gạc chuyên dụng cho loét bàn chân tiểu đường. Đây là sản phẩm băng gạc nổi tiếng của Pháp do Urgo Medical nghiên cứu sản xuất với hiệu quả đã được chứng minh lâm sàng với 3 ưu điểm vượt trội:
- Thay băng không đau, dễ dàng sử dụng, lớp nền bám thấm.
- Ngăn chặn maceration, hấp thụ lượng dịch tiết từ thấp đến trung bình.
- Kích thích tăng sinh nguyên bào sợi, rút ngắn thời gian lành thương đến 60 ngày.

Lần đầu tiên trong lịch sử, một băng gạc cụ thể được Liên đoàn chăm sóc bàn chân đái tháo đường (IWGDF) khuyên dùng trong chăm sóc vết loét bàn chân đái tháo đường, thể hiện mức độ chứng cứ lâm sàng cao nhất và hiệu quả đã được chứng minh.
Cụ thể, UrgoStart đã được IWGDF đưa vào Hướng dẫn điều trị năm 2019 với lời khuyên:“Cân nhắc việc sử dụng băng gạc tẩm Sucrose-Octasulfate cho vết loét bàn chân đái tháo đường không nhiễm khuẩn, có biến chứng thần kinh-mạch máu, khó lành dù đã được áp dụng các tiêu chuẩn chăm sóc tốt nhất.”
Không chỉ vậy, băng gạc UrgoStart còn được Viện Chăm sóc sức khỏe Quốc gia Anh (NICE) khuyên dùng cho bệnh nhân loét bàn chân đái tháo đường: “Băng gạc TLC-NOSF được chứng minh rút ngắn thời gian lành thương, cải thiện chất lượng cuộc sống cho bệnh nhân và giúp tiết kiệm chi phí cho NHS so với băng gạc đối chứng”.
Được sự công nhận quốc tế, UrgoStart là sản phẩm không thể thiếu trong tủ thuốc của bệnh nhân tiểu đường có nguy cơ, đã và đang bị biến chứng loét bàn chân; người bị vết thương mãn tính do loét tì đè, loét do suy giãn tĩnh mạch…
Tìm hiểu thêm về chương trình Cứu lấy bàn chân, nắm lấy cuộc sống do Urgo Medical cùng tổ chức D-FOOT International với mong muốn đồng hành cùng bệnh nhân Loét bàn chân đái tháo đường.
GẠC LƯỚI URGOSTART – BƯỚC ĐỘT PHÁ MỚI VỚI CÔNG NGHỆ TLC-NOSF ĐỘC QUYỀN
1. UrgoStart là gì?
UrgoStart là băng gạc xốp thấm hút lipido-colloid loại hydrocellular hơi dính sản xuất theo công nghệ TLC-NOSF, một công nghệ tiên tiến được phát triển bởi Laboratoires Urgo. Đây là loại băng gạc chuyên dùng trong điều trị và chăm sóc các vết thương mãn tính, đặc biệt là vết loét bàn chân đái tháo đường. Sản phẩm có thể được sử dụng từ giai đoạn lên mô hạt (30% mô hạt) cho đến khi vết thương lành hoàn toàn.
Cấu tạo của UrgoStart gồm:
- Lớp TLC-NOSF hơi dính được kết hợp với lớp xốp thấm hút polyurethan.
– TLC (Technology Lipido-Colloid) chứa các hạt hydrocolloid (CMC), phân tán trong lớp gel lipohilic, kết hợp tạo nên một mạng lưới lành thương. Khi tiếp xúc với dịch tiết vết thương, TLC tạo thành một lớp gel, giúp duy trì một môi trường ẩm lý tưởng cho quá trình lành thương. Mạng lưới lành thương này là công nghệ được sáng chế và bảo hộ độc quyền của Urgo Medical.
– NOSF (Nano OligoSaccharide Factor)* là một hoạt chất có khả năng ức chế lượng matrix metalloproteinases dư thừa tại nền vết thương, đồng thời thúc đẩy tái phân bổ mạch máu bằng việc tái kích hoạt tăng sinh và sự di chuyển của tế bào mạch máu, giúp rút ngắn thời gian lành thương.
- Lớp bảo vệ mặt ngoài làm bằng vải polyurethane không dệt.


2. Thông tin chung:
– Quy cách: 10 miếng/hộp
– Kích thước: 6×6 cm, 10×10 cm
– Thành phần: (Technology Lipido-Colloid) và chất tăng tốc chữa lành (NOSF Nano-OligoSaccharide Factor)
– Nhà sản xuất: Laboratoires Urgo – Parc Excellence 2000, 2 Avenue De Strasbourg, 21800 Chevigny Saint Sauveur, Pháp
– Nước sản xuất: Pháp
– Hạn sử dụng: Xem trên bao bì
– Bảo quản: Tránh ẩm và nhiệt (nhiệt độ dưới 25C). Sản phẩm được tiệt trùng bằng bức xạ. Để xa tầm tay trẻ em.
3. Chỉ định:
UrgoStart được chỉ định cho các trường hợp:
– Vết thương mãn tính tiết dịch (loét chân, loét do tì đè, loét bàn chân đái tháo đường).
– Vết thương cấp tính lâu lành.
* Chống chỉ định:
Để tránh trì hoãn việc điều trị tối ưu cho bệnh nhân, UrgoStart chống chỉ định đối với các vết thương không lành như:
– Các vết thương do ung thư.
– Các vết thương lỗ rò có thể dẫn đến một ổ áp xe sâu.
– Không sử dụng UrgoStart nếu mẫn cảm với thành phần của băng.


4. Đặc tính:
UrgoStart được cấu tạo từ một lớp xốp thấm hút polyurethane có chứa TLC-NOSF (NOSF được phân bố đều trong lớp TLC) tác động tại nền vết thương, với 2 cơ chế riêng biệt giúp rút ngắn thời gian lành thương:
– Ức chế MMP dư thừa (Matrix Metalloproteinases) trong vết thương mãn tính: Hiệu quả của NOSF được tối ưu khi kết hợp với lớp TLC. Khi tiếp xúc với dịch tiết vết thương, tạo thành một lớp gel, thông qua đó cho phép hoạt chất có thể tiếp xúc với nền vết thương và phát huy tác dụng ức chế men MMPs dư thừa. Nhờ đó giúp cân bằng vết thương về trạng thái sinh lý phù hợp với tiến trình lành thương
– Cân bằng môi trường ẩm tối ưu, khôi phục tái phân bổ mạch máu bằng việc tái kích hoạt tăng sinh và sự di chuyển của tế bào mạch máu.


5.Hướng dẫn sử dụng:
Đối với vết thương nhỏ, không nhiễm trùng:
- Chuẩn bị vết thương:
– Rửa sạch vết thương theo quy trình thường quy.
– Nếu trước đó đã sử dụng chất sát trùng, hãy rửa vết thương cẩn thận bằng nước muối sinh lý trước khi băng vết thương bằng UrgoStart.
– Lau khô cẩn thận vùng da xung quanh. Nếu cần, có thể sử dụng dụng cụ vô trùng để cắt UrgoStart để điều chỉnh kích cỡ băng phù hợp với vết thương.
- Đắp gạc:
Bước 1: Tháo bỏ các lớp bảo vệ trên miếng băng
Bước 2: Đắp mặt hơi dính của UrgoStart vào vết thương
Bước 3: Cố định lại bằng một loại băng phù hợp. Có thể dùng thêm miếng băng ép nếu được chỉ định.

- Thay băng:
Thay băng mỗi 2-4 ngày/lần tùy thuộc vào tình trạng vết thương và có thể lưu băng lên đến 7 ngày tùy thuộc vào mức độ tiết dịch và tình trạng của vết thương
- Đối với vết thương lớn, không nhiễm trùng: Chủ động mang theo băng gạc UrgoStart và tìm sự trợ giúp của nhân viên y tế (Bệnh viện, Dịch vụ chăm sóc vết thương tại nhà, Trạm y tế).
- Đối với vết thương lớn, có dấu hiệu nhiễm trùng: Đến bệnh viện gần nhất để được tư vấn điều trị phù hợp.
*Lưu ý:
– Lớp TLC hơi dính của UrgoStart dính vào găng tay cao su phẫu thuật. Do đó cần tránh tiếp xúc với lớp này hoặc dùng dùng kẹp vô trùng.
– Nếu có dấu hiệu của sự xâm nhiễm nghiêm trọng, nên có điều trị thích hợp trước khi sử dụng UrgoStart.
– Trong các trường hợp ít gặp như vết thương bị chai hoặc mô hạt phát triển quá mức, chỉ sử dụng sau khi đã kiểm tra không có sự xuất hiện của khối u ác tính tại vết thương nhằm tránh trì hoãn quá trình chẩn đoán bệnh.
– Tác dụng thúc đẩy lành thương của sản phẩm có thể gây ra cảm giác như kim châm hoặc hơi đau khi bắt đầu sử dụng UrgoStart. Tuy nhiên, điều này hiếm khi dẫn đến trì hoãn quá trình điều trị.
– Do thiếu các dữ liệu lâm sàng trong việc sử dụng sản phẩm như lựa chọn đầu tay đối với các vết thương cấp tính và trong điều trị bệnh ly thượng bì bọng nước (ngay cả các vết thương lâu lành), không khuyến cáo dùng UrgoStart.
– UrgoStart không được dùng trong buồng cao áp.
– Sản phẩm đóng gói vô trùng dùng một lần; việc sử dụng lại các sản phẩm dùng một lần có thể dẫn tới nguy cơ nhiễm khuẩn.
– Không tiệt khuẩn lại băng.
– Đảm bảo lớp bảo vệ vô trùng còn nguyên trước khi sử dụng. Không được sử dụng nếu bao bì bị hỏng.
*Vui lòng hỏi ý kiến bác sĩ hoặc dược sĩ khi cần và đọc kỹ hướng dẫn trước khi sử dụng.
BẰNG CHỨNG LÂM SÀNG
Hàng loạt nghiên cứu lâm sàng về hiệu quả của TLC-NOSF & UrgoStart đã được tiến hành kể từ năm 2008 đến nay. Nổi bật là nghiên cứu năm 2017 của The EXPLORER RCT trên 240 bệnh nhân loét bàn chân do đái tháo đường từ biến chứng thần kinh và thiếu máu (chia làm 2 nhóm).
Nghiên cứu diễn ra trong 20 tuần chăm sóc & 12 tuần theo dõi tại 43 trung tâm (ở Pháp, Đức, Ý, Tây Ban Nha, Anh). Kết quả cho thấy hiệu quả chăm sóc tại chỗ vết loét của băng gạc TLC-NOSF vượt trội hơn so với băng gạc không có TLC-NOSF, với các tiêu chí đánh giá:
– Tỷ lệ liền thương hoàn toàn sau 20 tuần chăm sóc với băng gạc TLC-NOSF.
– Băng gạc TLC-NOSF rút ngắn 60 ngày chăm sóc liền thương so với nhóm băng gạc tiên đối chứng.
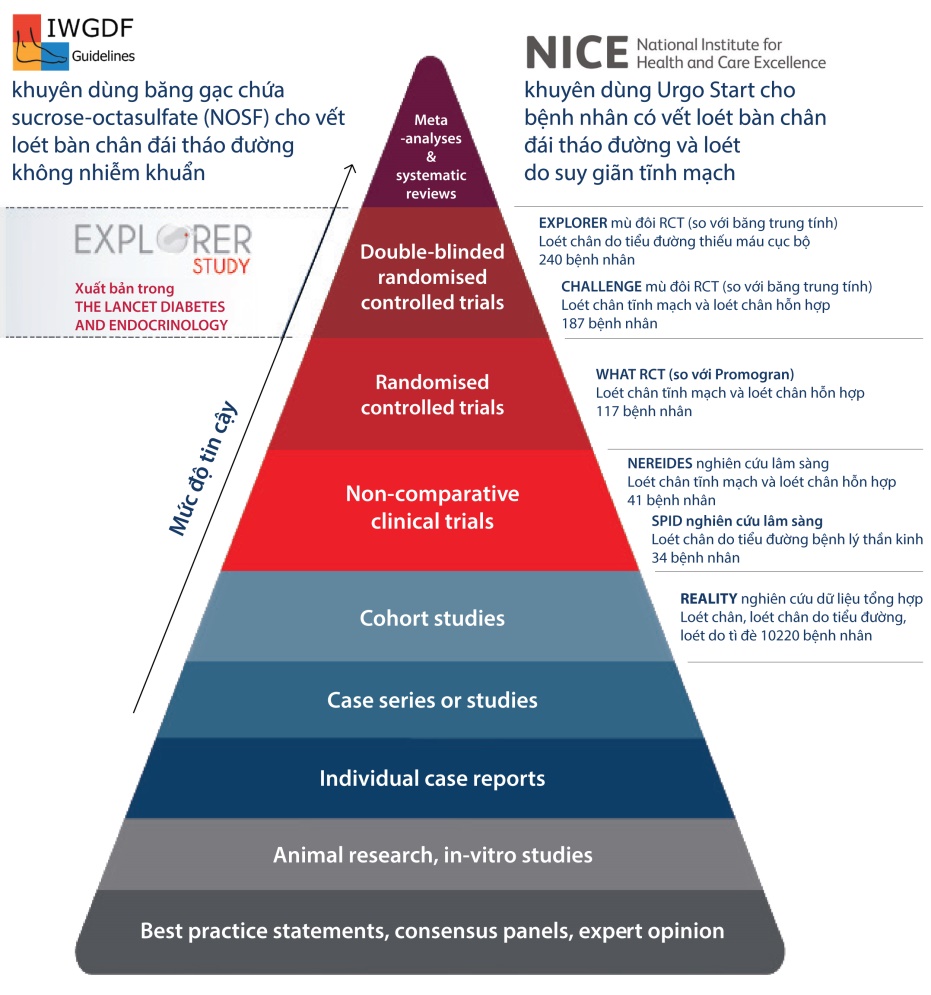
Với các nghiên cứu lâm sàng vừa nêu, có thể thấy UrgoStart (TLC-NOSF) là băng gạc có mức độ chứng cứ cao nhất trong lĩnh vực chăm sóc vết thương. UrgoStart cũng là phương pháp điều trị tại chỗ duy nhất được chứng minh hiệu quả trong một nghiên cứu RCT mù đôi với tỷ lệ đóng vết thương cao có ý nghĩa và rút ngắn thời gian lành thương cho vết loét bàn chân đái tháo đường, so sánh với băng gạc trung tính, có cùng tiêu chuẩn chăm sóc.
Hơn nữa các phân tích theo nhóm nhỏ đã cho thấy:
- UrgoStart có tỷ lệ đóng vết thương cao hơn nhóm băng gạc đối chứng, ở bất kỳ thời gian nào, vị trí nào.
- UrgoStart được sử dụng càng sớm, tỷ lệ lành thương càng cao.
Tại Việt Nam, với các bằng chứng lâm sàng và hiệu quả đã được chứng minh trong thực tế, UrgoStart đang là sự lựa chọn hàng đầu của các y bác sĩ trong việc điều trị vết thương bàn chân đái tháo đường, vết loét do tì đè, loét do suy giãn tĩnh mạch…

Mức độ công nhận và khuyên dùng UrgoStart
CÂU HỎI THƯỜNG GẶP
UrgoStart có 2 phiên bản: 10×10 cm và 6×6 cm cho các vết thương từ lớn đến nhỏ, có tiết dịch, ít hoặc nhiều.
Bạn có thể mua sản phẩm UrgoStart chính hãng tại:
– 2000 nhà thuốc trên toàn quốc. Vui lo
– Trang thương mại điện tử của eDoctor
– Sàn thương mại điện tử: Tiki, Lazada…
Để được tư vấn thêm về địa chỉ & cách mua sản phẩm của Urgo Medical tại các nhà thuốc, bạn vui lòng liên hệ fanpage Urgo Việt Nam: https://www.facebook.com/UrgoVietnam.
UrgoStart không phù hợp sử dụng trong các trường hợp:
– Vết thương cấp tính
– Bệnh ly thượng bì bọng nước (ngay cả các vết thương lâu lành)
– Các vết thương không lành như: vết thương do ung thư, vết thương lỗ rò có thể dẫn đến một ổ áp xe sâu…
Bạn có thể sử dụng băng UrgoStart tại nhà nếu vết thương nhỏ và không nhiễm trùng, dưới sự tư vấn hướng dẫn của dược sĩ hoặc nhân viên y tế. Nếu vết thương lớn nhưng không nhiễm trùng, bạn hãy chủ động mang băng gạc UrgoStart và tìm sự trợ giúp của nhân viên y tế (bệnh viện, dịch vụ chăm sóc vết thương tại nhà, trạm y tế). Riêng vết thương lớn, có dấu hiệu nhiễm trùng, bạn cần đến bệnh viện gần nhất để được tư vấn điều trị phù hợp.
Sản phẩm không được dùng cho phụ nữ có thai hoặc đang cho con bú.
Băng UrgoStart được đóng gói vô trùng dùng một lần. Tuyệt đối không tái sử dụng sản phẩm vì có thể dẫn đến nguy cơ nhiễm trùng.
TÀI LIỆU THAM KHẢO
- Münter KC, Meaume S, Augustin M, Senet P, Kérihuel J.C. The reality of routine practice: a pooled data analysis on chronic wounds treated with TLC-NOSF wound dressings. J Wound Care. 2017 Feb; 26 (Sup2): S4-S15. Erratum in: J Wound Care. 2017 Mar 2; 26(3): 153
- French report to the Minister in charge of Healthcare and to the Parliament about costs and products related to Healthcare in 2014 (law of August 13th, 2014)
- Herber OR, Schnepp W, Rieger MA. A systematic review on the impact of leg ulceration on patients’quality of life. Health Qual Life Outcomes. 2007;5:44.
- Hareendran A, Bradbury A, Budd J, et al. Measuring the impact of venous leg ulcers on quality of life. J Wound Care. 2005;14(2):53-7.
- European Wound Management Association (EWMA). Position Document: Hard-to-heal wounds: a holistic approach. London: MEP Ltd, 2008.
- Posnett J, Franks P.J. The burden of chronic wounds in the UK. Nursing Times 2008;104:3,44–45
- Kerr, 2017; Guest et al, 2018 OK ??
- Lázaro JL, Izzo V, Meaume S, Davies AH, Lobman Rm Uccioli L. Elevated levels or matrix metalloproteinases and chronic wound healing: an updated review of clinical evidence. J Wound Care 2016: 25(5):277-287.
- Harding K, et al. International consensus. the role of proteases in wound diagnostics. An expert working group review. London: Wounds International: 2011.
- Honnegowda TM, Kumar P, Udupa EG, Kumar S, Kumar U, Rao P. Role of angiogenesis and angiogenic factors in acute and chronic wound healing. Plast Aesthet Res 2015;2:243-9.
- White, R., Cowan, T., Glover, D. Supporting evidence-based practice: a clinical review of TLC healing matrix (2nd edition). MA Healthcare Ltd, London, 2015. White, R., Cowan, T., Glover, D. Supporting evidence-based practice: a clinical review of TLC healing matrix (2nd edition). MA Healthcare Ltd, London, 2015.
- Edmonds M, Lázaro-Martínez JL, Alfayate-García JM, Martini J, Petit JM, Rayman G, Lobmann R, Uccioli L, Sauvadet A, Bohbot S, Kerihuel JC, Piaggesi A. Sucrose octasulfate dressing versus control dressing in patients with neuroischaemic diabetic foot ulcers (Explorer): an international, multicentre, double-blind, randomised, controlled trial. Lancet Diabetes Endocrinol. 2018 Mar;6(3):186-196.
- Meaume S, Truchetet F, Cambazard F et al. A randomized, controlled, double-blind prospective trial with a Lipido-Colloid Technology-Nano-OligoSaccharide Factor wound dressing in the local management of venous leg ulcers. Wound Repair Regen. 2012; 20: 4, 500–511. & Meaume S, Dompmartin A, Lazareth I, Sigal M, Truchetet F, Sauvadet A, Bohbot S. Quality of life in patients with leg ulcers: results from CHALLENGE, a double-blind randomized controlled trial. Journal of Wound Care. 2017; 26 (7): 368-379.
- Richard J.L., Martini J, Bonello Faraill M.M., M’Bemba J, Lepeut M, Truchetet F, ehrler S, Schuldiner S, Sauvadet A, Bohbot S. Management of diabetic foot ulcers with a TLC-NOSF wound dressing. Journal of Wound Care Vol 21. No 3, March 2012.
- Schmutz J.L. et al. Evaluation of the nano-oligosaccharide factor lipido-colloid matrix in the local management of venous leg ulcers : results of a randomised, controlled trial. Int Wound J 2008;5:172–182
- UrgoStart for treating leg ulcers and diabetic foot ulcers, https://www.nice.org.uk/guidance/ mtg42, January 2019 for savings
- IWGDF- Guidelines on the prevention and management of diabetic foot disease – 2019
- Lazaro et al . Optimal wound closure of diabetic foot ulcers with early initiation of TLC-NOSF treatment: post-hoc analysis of Explorer.JWC VOL 28, NO 6 , June 2019
- Results from the NICE External Assessment Centre (EAC) base case analysis
- EWMA. Advanced therapies in Wound Management. J Wound Care. 2018; 27(6).
- Best practice recommendations for the implementation of a DFU treatment pathway. London: Wounds UK, 2018.
